С какими болями может столкнуться беременная женщина - основные виды болей при беременности, их причины и особенности. Боли во время беременности, о которых не стоит беспокоиться Если у беременной отдает в
Поскольку ребенок во время беременности находится и развивается в брюшной полости женщины, не удивительно, что она может испытывать болевые ощущения именно в этой области. При беременности боль в животе может иметь разный характер и выраженность. Первопричина этих ощущений также может разниться. В этой статье мы разберемся, почему у беременных болит живот и как с этим нужно бороться.
Болевые ощущения на ранних сроках беременности
С наступлением самого приятного периода в жизни женщины появляются также и моменты, которые способны его омрачить. Наиболее часто в начале вынашивания ребенка женщины сталкиваются с различными болевыми ощущениями. И, конечно, они сразу же задаются вопросом: "Почему у беременных женщин болит живот?" Ответом на этот вопрос будет множество разных факторов и причин.
Первоначально стоит отметить, что боль, которую испытывает женщина в этот момент, может и не быть связана с зачатием. Специалисты в таком случае говорят о не акушерских болях. Это те симптомы, которые не относятся к репродуктивной системе женщины, а затрагивают другие ее органы и говорят о наличии патологии.
Однако есть и акушерские боли, которые напрямую связаны с зачатием. Они могут возникать вследствие физиологических особенностей организма, а могут свидетельствовать о внематочной беременности или угрозе выкидыша.
Характер болевых ощущений
Прежде чем отвечать на вопрос, почему у беременной девушки болит живот, нужно разобраться как он болит. Это имеет большое значение в определении причины болей. Итак, характер испытываемой женщиной боли может быть следующим:
- тянущий, непостоянный, слабой интенсивности - это свидетельствует о том, что мышцы, которые держат матку начинают растягиваться, причем локализация ощущений может быть, как с одной стороны, так и по всему животу;
- спастический, постоянный, неинтенсивный - такая боль возникает на фоне гормональной перестройки организма;
- спазматический, слабой интенсивности, с примешиванием небольшого количества крови в выделениях - не стоит расценивать эту боль, как начало менструации, она означает, что плодное яйцо прикрепилось к стенке матки и уже начало свое развитие, это явление носит название "имплантационное кровотечение", однако, если оно продолжается больше суток, это говорит об угрозе прерывания, случившемся выкидыше или начавшейся менструации;
- непостоянный, тянущий, волнообразный - дают хронические воспалительные заболевания внутренних органов (цистит, аднексит, пиелонефрит и др.), стоит помнить, что обострение хронических заболеваний такого рода никогда не сопровождается кровотечением;
- болевой синдром могут вызывать нарушения в работе кишечника, сопровождающиеся запорами и газообразованием.

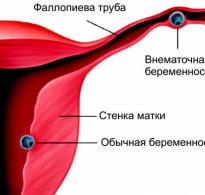
Характер болей может быть очень интенсивным, что заставляет задуматься, почему у беременных сильно болит живот, что это может означать. Сильная боль, особенно если она сопровождается кровянистыми выделениями, может свидетельствовать о внематочной беременности. В случае ее наступления плодное яйцо закрепляется не в матке, как ему положено, а в фаллопиевой трубе. Развиваясь, зародыш растет и это может привести к разрыву трубы и грозит смертельным исходом женщине.
Болевой синдром при внематочной беременности будет иметь следующие особенности:
- боль колющего характера, пронизывает всю область живота;
- боль приступообразная, по типу схваток, сильная и частая;
- сопровождается кровотечением или выделениями коричневого цвета (цвет зависит от того, произошел трубы или она только надорвалась);
- сопутствующим симптомом могут быть спазмы в пояснице;
- продолжительность болевых ощущений - от нескольких дней до месяца.
Самопроизвольный аборт
Еще одной внизу живота у беременной, является самопроизвольное прерывание беременности, то есть выкидыш. В таком случае женщина будет испытывать сильные тянущие боли в паху, они могут отдавать в поясницу. Также наблюдаются кровянистые выделения. Если это случилось, то нужно срочно вызвать скорую помощь и до ее приезда занять горизонтальное положение.
Если вместе с кровью начали выходить непонятные куски или сгустки, то это говорит о том, что выкидыш уже случился. В таком случае все равно необходимо посетить гинеколога, для определения того, полностью ли вышло плодное яйцо или нет. Его остатки могут стать причиной гнойных и воспалительных процессов в организме женщины.
Замершая беременность
Самой распространенной причиной, почему у беременных болит живот, также считается замершая беременность. В течении 1 триместра развитие плода, в силу различных причин, может остановиться. Как следствие, он погибает. К болезненным ощущениям в этом случае добавляется чувство тяжести в паху.
Через некоторое время погибший плод начинает гнить, что сопровождается следующими симптомами:
- неприятный запах из влагалища женщины;
- кровянистые выделения;
- болезненное состояние внизу живота.
Все это говорит о том, что матка сама пытается изгнать погибший плод. Если проигнорировать это, то может развиться септическая интоксикация. Она очень опасна для жизни и здоровья женщины.
В такой ситуации единственным вариантом является удаление погибшего эмбриона. Но если это сделать вовремя, то удастся избежать нежелательных последствий и в дальнейшем женщина снова может забеременеть и выносить ребенка.
Физиологические причины болей на поздних сроках беременности

Почему у беременных болит низ живота на поздних сроках беременности, вопрос довольно частый. Причин может быть множество. Например:
- Нарушения в работе кишечника - это и запоры, и повышенное газообразование, и нарушения рациона питания, и графика приема пищи. Все это вызывает неприятные ощущения внизу живота. Кишечнику во время беременности итак приходится не сладко, ведь на него давит растущая матка. А также действие гормонов делает его работу вялой, пища продвигается медленно, провоцируя запоры. Если женщина вдобавок ко всему этому будет пренебрегать основными правилами питания, то боли, вызванные проблемами с кишечником, будут постоянными.
- Растягивающиеся связки - одна из основных причин болей. Связкам поддерживать выросшую матку уже тяжело, поэтому, чем ближе момент родов, тем чаще может болеть и ныть живот. Для таких болей также характерна иррадиация в поясницу и усиление при резких движениях, кашле или чихании.
- Напряжение мышц брюшного пресса тоже происходит из-за роста матки и плода.
Патологические состояния на поздних сроках

На последних месяцах беременности боль в животе может означать и развитие каких-либо патологических состояний, угрожающих матери и ребенку. Это может быть:
- Обострение хронических воспалительных процессов. Они могут локализоваться в поджелудочной железе (панкреатит), почках (пиелонефрит) или мочевом пузыре (цистит). Характер боли в таком случае будет резкий, продолжительный и давящий. Очень часто, кроме боли, наблюдается повышение температуры тела, тошнота, рвота, головокружение, слабость.
- Преждевременные роды. При этом боль будет тянущей, ноющей, переходящей в поясницу. Также этот процесс сопровождается изменением характера выделений: они становятся водянистыми или, наоборот, вязкими, розоватыми, алыми или с прожилками крови. Все это свидетельствует об отхождении слизистой пробки, открытии шейки матки и возможном подтекании околоплодных вод.
- Отслойка плаценты. В норме она выходит после рождения ребенка, поэтому преждевременное ее отслоение чревато гибелью и матери, и плода. Здесь нужно срочное оперативное вмешательство. Обычно это сопровождается сильной болью и кровотечением. Причинами могут быть травмы живота, физическое перенапряжение, поздний токсикоз и гипертония.
- Разрыв матки. Происходит в том случае, когда на ней есть рубец от полостной операции или кесарева сечения в прошлом.
Боли в верхней части живота

Болезненные ощущения могут возникать не только в паховой области, но и затрагивать другие части брюшины. Разберемся, почему у беременной болит верх живота.
Увеличивающаяся матка давит не только на органы, которые лежат ниже, но и на расположенные выше. В частности, затрагивается печень и желчный пузырь, что и может быть причиной болей.
Когда малыш в утробе уже достаточно большой, что мама его может ощущать, это тоже может стать причиной болевых ощущений. Они зависят от того, какое положение плод занимает в полости матки. Активность плода также может доставлять маме дискомфорт. Кроме того, это еще может сопровождаться отсутствием аппетита, тяжестью, вздутием, горечью во рту и изжогой.
А что, если аппендицит?
Во время вынашивания ребенка увеличивается риск воспаления аппендикса. По этой же причине многие задаются вопросом, почему у беременной болит правая сторона живота? Вдруг это аппендицит? Не стоит сразу грешить на червеобразный отросток, он может быть и не причем. Например, если ощущения возникли на ранних сроках, то это может всего лишь означать, что эмбрион прикрепился с правой стороны. Однако совершенно иная картина будет на 2 и 3 триместрах.
Чтобы отличить аппендицит от других причин, нужно обратить внимание на сопутствующие симптомы:
- гипертермия;
- усиление боли при напряжении мышц брюшной полости;
- тошнота, рвота;
- диарея.
Что предпринять?

Вместе с вопросом, почему у беременных болит живот, многие задумываются, что же делать в такой ситуации? Наилучшим вариантом будет обратиться к врачу. Он проведет диагностику состояния и определит комплекс необходимых мер. Важно, чтобы беременная женщина не накручивала себя и не предполагала самый худший из вариантов. Современная медицина может многое.
Также нужно определить, что могло вызвать боль. Если она не сильная, то возможная причина - расстройство ЖКТ, вздутие или употребление определенного продукта.
Важно также, где локализуются болезненные ощущения и каков их характер. Если боль тянущая, не сильная и не продолжительная, то, скорее всего, можно обойтись без немедленного посещения врача. Но на плановом осмотре сообщить о неприятных ощущениях все же нужно.
Народная медицина и правильное питание
Задумываясь, почему у беременной женщины болит низ живота, не стоит прибегать к народной медицине. Во время вынашивания ребенка - это может только навредить. Многие процедуры, при незнании истинной причины боли, могут ухудшить состояние женщины и, тем более, ребенка.
Для женщины в положении важно также придерживаться правильного питания. Рекомендуется ограничить употребление тяжелых, жирных, острых и соленых блюд. Чрезмерное употребление сладких и мучных изделий также не пойдет на пользу. Нужно исключить продукты, провоцирующие метеоризм. Для нормальной работы ЖКТ необходима умеренная физическая нагрузка, поэтому ложиться после приема пищи крайне нежелательно.
Когда стоит обратится к специалисту?

Почему у беременных болит живот, мы разобрались. Но остается еще один вопрос: "Когда же нужно посетить врача в экстренном порядке, а когда можно просто потерпеть?".
Если боль не причиняет больших неудобств и исчезает, достаточно только прилечь, то это всего лишь сопутствующий симптом интересного положения и вскоре он должен пройти.
Но, если вы наблюдаете следующее, то нужно срочно посетить врача-гинеколога:
- Боли в виде схваток, имеющие тенденцию к усилению. Может говорить о выкидыше, а здесь медлить нельзя. Возможно кроху еще удастся спасти.
- Тяжесть в паховой области. Косвенный признак замершей беременности.
- Резкая, постоянная боль, особенно, если она локализуется с одной стороны. Может означать неправильное прикрепление плодного яйца, а, следовательно, внематочную беременность.
- Кровотечение. Кстати, оно может и не сопровождаться дискомфортом, но в норме этого быть не должно.
Состояние женщины во время беременности меняется непредсказуемым образом. Девушки в положении могут испытывать немало непривычных ощущений, и достаточно часто у беременных болит низ живота. Не стоит пугаться и поддаваться панике, это только усугубит состояние будущей мамы и малыша.
Стоит помнить, что в большинстве случаев это состояние имеет физиологическую природу и не представляет опасности. Но иногда такая боль может предупреждать о развитии патологий при беременности, поэтому молодой маме стоит знать все тонкости этого неприятного ощущения. И очень важно не скрывать данное состояние от специалиста, который ведет беременность, поскольку оно может говорить об очень серьезных нарушениях и даже свидетельствовать о возможности потерять ребенка.
Во-первых, существуют разные виды боли, во-вторых, важна неделя беременности, на которой девушка столкнулась с этим ощущением. Именно это оценивает врач при консультации в случаях подобных жалоб.
Когда боли внизу живота являются безопасным симптомом
Поскольку с самого начала зачатия малыша в организме женщины происходит множество незаметных на первый взгляд изменений, могут наблюдаться болевые ощущения, которые вовсе не стоит считать патологией.
Таким образом организм просто сигнализирует о непривычном состоянии.
Безобидные причины боли могут быть следующими:
- На ранних сроках данное ощущение может быть признаком того, что оплодотворенная яйцеклетка внедряется в ткани матки. Этот процесс называется имплантацией плодного яйца, и уже через несколько дней болевые ощущения проходят.
- Нестабильное функционирование пищеварительной системы, возникающее по причине беременности. В таком случае девушка часто испытывает ощущение вздутия в животе и затруднение дефекации (запор). Также меняются консистенция и цвет стула. Данные симптомы тоже проходят без лечения после того, как организм привыкнет к наличию эмбриона.
- По окончании первого триместра матка становится больше и меняет свое расположение. Это и провоцирует болевые ощущения. Растяжение мышечной ткани может стать причиной данного состояния.
- Повышенная выработка гормона прогестерона, который помогает при формировании родовых путей во время беременности, также может спровоцировать появление болей в животе, потому что он делает более эластичными связки и суставы. Действие гормона распространяется и на матку, что и вызывает характерные боли.
- На более позднем сроке беременности, где-то в третьем триместре, причиной этого явления могут быть удары малыша ножками или ручками. Когда кроха подрос, его движения могут вызвать боль, если он резко нажал на какой либо внутренний орган. Особенно часто это происходит, когда у мамы переполнен мочевой пузырь.
Только специалист после осмотра и обследований может утвердительно сказать, что причина безобидна. Женщине не стоит ждать и надеяться на то, что всё пройдет само собой. Умолчав при первых признаках нарушений, вы можете спровоцировать массу осложнений, небезопасных для здоровья мамы и ребенка. Поэтому лучше сразу рассказать врачу о неприятных ощущениях, чем проигнорировать проблемы и довести ситуацию до критической.
Боль в животе как сигнал развития патологий во время беременности

Вынашивание малыша - процесс достаточно долгий и непростой для организма любой женщины. И, к сожалению, не все проходят через него без болей и различных отклонений. Если у беременной женщины болит низ живота, то сразу нужно оценить возможность наличия таких нарушений, как:
- Гипертонус матки - это самая распространенная причина. Это состояние достаточно опасное, оно требует контроля со стороны врачей и лечения. Матка становится неэластичной, что затрудняет нормальное размещение малыша в утробе и может привести к выкидышу. Боли в животе в этом случае сопровождаются еще и тянущей болью в области поясницы.
- Замершая беременность, когда малыш теряет жизнеспособность еще в утробе. Зачастую в этом случае наблюдается повышение температуры тела, тошнота и рвота, а симптомы, которые сопровождают беременность, исчезают.
- Внематочная беременность тоже сопровождается болями в нижней части живота. Это означает, что эмбрион развивается не в пределах матки и в трубах. Если своевременно не обратиться к врачу, это может привести к разрыву труб, что имеет достаточно серьезные последствия для организма женщины и может сильно затруднить дальнейшие попытки забеременеть.
Такие состояния часто сопровождаются мажущимися выделениями различного цвета и консистенции, это является верным признаком того, что нужно немедленно обратиться к специалистам. Подобные состояния могут привести к необратимым последствиям, поэтому нельзя медлить, необходимо сразу устранять проблему под чутким контролем врачей.
Обострение хронических заболеваний
У женщины на первых сроках беременности снижается иммунитет, для того чтобы организм не отторгал эмбрион. Это может стать причиной обострения хронических заболеваний. Также данное явление может возникнуть в результате повышенной нагрузки на все органы и системы, поскольку в этот период женщине нужно справляться с обеспечением жизнедеятельности двух организмов.
При этом интенсивность и вид боли могут быть очень разнообразными. Несмотря на то, что непосредственно на способность девушки выносить ребенка данные состояние не влияют, они косвенно могут стать причиной нарушения развития малыша или резкого ухудшения состояния мамы и ее неспособности полноценно провести период беременности и роды.
К заболеваниям, которые могут вызвать боли в животе, относятся:
- Холецистит - заболевание желчного пузыря, которое сопровождается резкими болями в правой части живота. Также у девушки резко поднимается температура тела и появляются рвотные позывы. Помимо этого может возникнуть горечь во рту.
- Гастрит также может обостриться именно во время беременности, поскольку сдавливание желудка при зарождении в матке новой жизни, может затруднять выведение желудочного сока, что и провоцирует рецидив недуга. В таком случае в большинстве ситуаций боль распространяется в верхней части живота, и только иногда она переносится в его нижнюю часть.
- Пиелонефрит, воспаление в почках, часто возникает вследствие того, что затрудняется выведение продуктов обмена из органов. Состояние характеризуется ноющими болями, как при менструации, которые отдают на поясницу. Воспаление может проходить без повышения температуры, но проведение простых анализов сразу покажет наличие данной патологии.
- Цистит -болезнь мочевого пузыря, опасная распространением инфекции по детородным путям, которые могут привести вредные микроорганизмы прямо к ребенку. Этот недуг сопровождается болезненными и частыми мочеиспусканиями. Также могут наблюдаться кровяные примеси в моче.
- Острый аппендицит. Ситуация возникает, когда орган воспален, при этом требуется неотложная помощь врачей, зачастую хирургическое вмешательство. У женщины такой недуг сопровождается длительным приступом боли, которая меняет интенсивность, при этом повышается температура и начинается рвота.
Все эти болезни считаются тяжелыми и опасными как для самой мамы, так и для малыша. Они нуждаются в серьезной внимательной терапии, которая в основном проводится в стационаре. Часто врачам приходится использовать достаточно сильнодействующие препараты, чтобы сохранить возможность женщины выносить малыша. Но надеяться на то, что излечиться от этих болезней получится самостоятельно, не стоит.
Без внимания врача недуги будут развиваться и провоцировать новые отклонения.
В момент вынашивания малыша важна исправная работа каждого органа, поэтому необходимо следить за общим состоянием здоровья. При подготовке к беременности женщине надо качественно обследоваться и по возможности решить проблемы со здоровьем.

Данные советы можно использовать только после консультации с врачом и четкого понимания того, что нет патологий и хронических заболеваний, поскольку при наличии таковых врач прописывает определенное лечение и дает специфические рекомендации по питанию и образу жизни. В некоторых случаях, например, необходимо всю беременность минимизировать движения и соблюдать жесткую диету для того, чтобы не спровоцировать обострение заболеваний.
Но если боль в животе появилась вследствие неопасных физиологических причин, то следует помнить несколько важных рекомендаций:
- Не стоит переедать.
- Нужно проводить как минимум 4 часа в день на улице.
- Важно не забывать про размеренные пешие прогулки утром и вечером.
- Нужно употреблять в пищу легкие продукты, которые снижают нагрузку на органы пищеварения, почки и печень.
- Не надо принимать никакие препараты, даже витаминные комплексы, без назначения врача.
Всё это поможет укрепить организм и даст ему ресурсы для того, чтобы справиться с такой непростой задачей, как вынашивание ребенка. Если в основе боли нет патологических факторов, то она пройдет в течение нескольких недель.
После родов женщина и вовсе сможет забыть об этих неприятных ощущениях. Главное внимательно следить за своим здоровьем и за изменениями в организме. Стоит слушать свой организм, и он сам подскажет, какие нарушения в нем есть. Современная гинекология и акушерство, в свою очередь, имеют большой арсенал инструментов для того, чтобы сделать беременность максимально комфортной и безболезненной.
Течение простудных заболеваний во время беременности проявляется виде кашля, насморка, чихания, заложенности нома, боли в горле, недомогания, головные боли, возможно, повышенной температурой тела. Как и у всех, с тем исключение, что иммунитет беременной женщины изначально ослаблен. Поэтому проявление всех симптомов, скорее всего, буде более выражено.
 Будущих мам интересует, опасна ли простуда во время беременности, как защититься от простуды, как и чем лечиться, какие меры предпринимать для скорейшего выздоровления, что нельзя делать, можно ли принимать лекарственные препараты и какие именно, чтобы не навредить малышу. На эти вопросы вы узнаете ответы из материала статьи.
Будущих мам интересует, опасна ли простуда во время беременности, как защититься от простуды, как и чем лечиться, какие меры предпринимать для скорейшего выздоровления, что нельзя делать, можно ли принимать лекарственные препараты и какие именно, чтобы не навредить малышу. На эти вопросы вы узнаете ответы из материала статьи.
Простудные заболевания – это те же острые респираторные заболевания или ОРЗ. Часто простуда возникает из-за вируса, названием такого состояния является острая респираторная вирусная инфекция или ОРВИ.
Опасна, так как простуда может вызвать осложнения, которые опасны как для мамы, так и для малыша. Самыми опасными являются вирусные инфекции (ОРВИ), особенно грипп.
Часто простуда при беременности проявляется в виде , если женщина являлась носителем данного вируса до беременности, то малыш будет защищен антителами матери. Если же женщина впервые заразилась во время беременности, то могут быть различные последствия.
Однако следует помнить, что возможности нашего организма высоки, не стоит сразу впадать в панику. Иногда и сильный грипп может пройти без серьезных последствий. По статистике 80% женщин переносят простуду, большинство в начале беременности, и несмотря на это рождаются здоровые детки.
Опасность для малыша
Наиболее опасной считается простуда именно в первом триместре, а точнее, первые 10 недель беременности. Ведь это именно тот период, когда из оплодотворенной яйцеклетки зарождается и формируется маленький человечек. Если вы заболели в первом триместре, то простуда либо затронет малыша, либо обойдет стороной. В первом случае, скорее всего, произойдет самопроизвольный выкидыш, так как у ребенка могут сформироваться пороки развития несовместимые с жизнью. Если же после простуды беременность протекает хорошо, на УЗИ не выявлено патологий, значит беспокоиться не стоит.
Во втором триместре беременности простуда не так опасна, хотя ее появление может привести к фето-плацентарной недостаточности, способной нанести вред развивающемуся малышу из-за нарушения поступления к нему кислорода и питательных веществ...
В 3-ем триместре простуда может вызвать синдром задержки развития плода, внутриутробную гипоксию плода (нехватка кислорода, которая может вызвать нарушения в головном мозге ребенка), а также привести к преждевременным родам.
Опасность для будущей мамы
Простуда для беременной женщины может нести крайне неприятные последствия, такие как многоводие, риск самопроизвольного прерывания беременности, а также преждевременные роды, большая кровопотеря при родах, осложнение послеродового периода, излитие околоплодных вод раньше положенного срока.
Профилактика простуды
Гораздо проще соблюдать простые правила для укрепления иммунитета, чем бороться с простудой.
Для того, чтобы не простудится, следует принимать профилактические меры, нацеленные на укрепление иммунитета беременной женщины.
Будущей маме необходимо соблюдать следующие рекомендации:
- Гулять на свежем воздухе не менее трех часов в день
- Правильно питаться.
- Принимать витамины. Пить витаминные чаи, например, чаи с шиповником (шиповник содержит витамин С для повышения иммунитета организма)
- Избегать контактов с больными людьми
- Не допускать переохлаждения организма
- Не промокать в дождливую погоду
- Можно при посещении общественных мест смазывать слизистую оболочку носа оксолиновой мазью
- Если в вашем доме кто-то заболел, можно нарезать лук и чеснок и положить в комнате
- Необходимо ежедневно проветривать помещение
- Можно использовать ароматические масла (чайного дерева, лаванды, апельсина, эвкалипта).
- Промывание носа, полоскание рта после посещения общественных мест
- Одеваться по погоде
Если вы все-таки заболели, следует выполнить несколько рекомендаций:
- Уменьшите свою физическую активность, постарайтесь выспаться. Во время беременности нельзя переносить простуду на ногах!
- Нельзя принимать антибиотики, особенно Левомицетин и Тетрациклин! Антибиотики не могут помочь при ОРВИ, так как они не действуют на вирусы. Антибиотики следует рассматривать только в крайне тяжелых случаях, при развитии тяжелых осложнений, с которыми нельзя справится с помощью народных методов.
- Обильно пейте, лучше всего чай с лимоном, чай с малиной, молоко с медом, настой из листьев и веточек малины. Нужно контролировать объем принятой жидкости, так как лишняя жидкость может привести к отекам.
- Уменьшите потребление соли, так как соль способствует появление отеков и, как следствие, увеличению заложенности носа.
- Уменьшите потребление жирной и тяжелой пищи, так как на ее усвоение организм тратит много сил и энергии, которые лучше потратить на выздоровление.
Как лечить простуду во время беременности?
 Обязательно проконсультируйтесь с врачом. Ведь к выбору лечения следует подойти очень осторожно и обдуманно. Ведь простуда и грипп – это не одно и то же. Грипп лечить самостоятельно нельзя, это может привести к тяжелым осложнениям. Если кашель на протяжении недели не уменьшается, обязательно нужно показаться врачу, чтоб не привести к пневмонии.
Обязательно проконсультируйтесь с врачом. Ведь к выбору лечения следует подойти очень осторожно и обдуманно. Ведь простуда и грипп – это не одно и то же. Грипп лечить самостоятельно нельзя, это может привести к тяжелым осложнениям. Если кашель на протяжении недели не уменьшается, обязательно нужно показаться врачу, чтоб не привести к пневмонии.
Преимущественно лечение простуды при беременности следует осуществлять с помощью использования народных средств и методов.
Горло
Полоскать горло нужно, чем чаще, желательно каждый час. Выберите тот вариант, который больше всего подходит вам.
- Полоскание отваром ромашки, эвкалипта, календулы, коры дуба, морской солью
- Полоскание водой с добавлением в нее соли, соды и йода. На стакан воды 1 чайная ложка соли, 1 чайная ложка соды, несколько капель йода.
- Полоскание водой с добавлением в нее 1 ложки спиртовой настойки прополиса.
Кашель
- Для смягчения кашля можно использовать теплое молоко + внутренний гусиный жир или теплое молоко + сливочное масло+мед
- Малина, мед
- Ингаляции с эфирными маслами. Для таких ингаляций подходят эфирные масла эвкалипта, шиповника, ромашки, тимьяна, шалфея, зверобоя. Ингаляция проводится следующим образом: несколько капель выбранного эфирного масла (запах должен вам нравиться) нужно добавить в кастрюлю с кипятком. Далее следует вдыхать целебный пар, наклоняясь над кастрюлей и накрывшись полотенцем с головой. Сразу после ингаляции следует лечь в постель.
- Также полезно дышать парами варенной картошки в мундире + 1 столовая ложка аптечной ромашки или шалфея или эвкалипта или листьев черной смородины.
- Смешать мед и воду в соотношении 1:5 при температуре 50градусов. Нужно вдыхать пары то одной ноздрей, то второй ноздрей, то ртом.
Насморк
- Вдыхание запаха нарезанного лука и чеснока 2 раза в день по 10 минут
- Использование содово-таниновых капель. Изготовление: заварить в стакане кипятка 1 чайную ложку чая, выпарить его на медленном огне в течение 15 минут, процедить, добавить 1 чайную ложку питьевой соды. Данный раствор закапывать в нос по 1-2 пипетки в каждую ноздрю 2-3 раза в день, после закапывания сразу хорошо высморкаться.
- Во время сна принимайте приподнятое положение, чтобы уменьшить приток крови к слизистой носа.
- Можно закапывать фиторастворы из свежевыжатого яблочного или морковного сока
- Парить руки под краном с горячей водой
- Промывание раствором соды, физраствором
- Закапать нас соком алоэ
Температура
Если температура меньше 38,5 градусов, сбивать ее не нужно.
- Используются влажные обертывания. Для этого нужно завернуться в мокрую простыню из натуральной ткани, а сверху укрыться теплыми одеялами. В данном случае происходит сильное потоотделение и температура падает.
- Обтирание уксусным раствором с водой (2:1) , водкой
- Выпивать больше потогонного чая, липового настоя
- Пить клюквенный морс
Головная боль
- Приложить лист белокочанной капусты к вискам и лбу
Отличным иммуностимулятором является хрен. Корень хрена нужно натереть на мелкой терке и смешать его с таким же количеством сахара, оставить смесь на 12 часов в теплом месте, процедить. В острый период простуды принимать каждый час по 1 столовой ложке.
Беременным запрещено при простуде :
- Нельзя парить ноги, нельзя принимать горячую ванну
- Нельзя употреблять отдельные лекарственные растения, обязательно читайте инструкцию-вкладыш.
- Нельзя иммуномодуляторы, настойки на спирту, жаропонижающие, препараты, повышающие давление и пульс.
- Нельзя принимать таблетки витамина С, так как он в большем количестве способствует разжижению крови и это может стать причиной кровотечений на ранних сроках беременности.
- Нельзя принимать антибиотики
- Нельзя Аспирин и содержащие его препараты (Колдрекс, Эффералган)
- Нельзя идти в баню, сауну
Однако, к сожалению, не всегда можно обойтись без медицинских препаратов. Важно взвешивать каждое решение, каждый шаг, чтобы не навредить.
Какие лекарства можно принимать во время беременности?
- Парацетамол, препараты содержащие парацетомол (Панадол) – для снижения температуры, для уменьшения головной боли
- Фарингосепт – для уменьшения першения в горле. Применяется если покраснения и боли в горле долго не проходят. Используется для лечения стоматитов, фарингитов, тонзиллитов.
- Фурацилин – для полоскания горла
- Биопарокс – антибиотик местного действия в виде спрея для горла
- Мукалтин, йодинол – для избавления от кашля, если без лекарства обойтись не удастся.
- Аква Марис, Пиносол, Гриппферон, Аквалор – капли в нос
- Доктор Мом, Геделикс – сироп от кашля
- Сосудосуживающие капли (Називин, Виброцил, Санорин, Фармазолин, Нафтизин) можно использовать в течение 2-3 дней 1-2 раза в сутки, если вы совсем не можете дышать.
Простуду лучше избежать, используя профилактические меры, чем лечить. Если же вы все-таки заболели, необходимо правильно организовать свой день, для лечения использовать народные методы, проконсультироваться с врачом. Если нужно принимать лекарственные препараты, внимательно читайте инструкцию, принимайте те препараты, которые разрешены при беременности.
Болели ли вы, будучи в интересном положении? Чем лечились?
В этой статье подробно разберем характерные болевые ощущения будущей мамы.
Болит живот при беременности
Боль в животе - довольно частый спутник беременности. Иногда эта боль просто свидетельствует о том, что будущей маме пора отдохнуть, но в некоторых ситуациях говорит о серьезной опасности, которой можно избежать, если вовремя обратиться к врачу.
Разберем виды боли в животе подробнее.
Болит низ живота
Периодичная, схваткообразная боль внизу живота над лонным сочленением может говорить о начале родового процесса. Если это происходит на сроке беременности 37 недель и более, можно говорить о естественном начале родов. Самое время собираться в родильное отделение.
Но возможны некоторые особенности:
1. Боль внизу живота сопровождается незначительными темными кровянисто-слизистыми выделениями.
Иногда такое бывает в период укорочения и раскрытия шейки матки. Если вы уже находитесь в сроке родов - скорее всего, это неопасное явление, но есть общее правило – появление любых кровянистых выделений в любом сроке беременности требует немедленной консультации врача. Лучше перестраховаться, подъехать на приемный покой родильного дома, и убедиться, что это естественное развитие родового процесса.
2. Огромную опасность для жизни будущей мамы и ее малыша представляют яркие и/или обильные кровянистые выделения из половых путей.
Наличие или отсутствие боли в этой ситуации принимать во внимание не будем – вам надо в максимально короткий срок оказаться в ближайшем к вам родильном доме. К сожалению, такие кровянистые выделения говорят о серьезной проблеме – чаще всего речь идет об отслойке плаценты.
Преждевременная отслойка плаценты требует не только вашей немедленной госпитализации, но и супер-быстрого реагирования медицинского персонала. Поэтому в подобной ситуации попросите родственников или сами из машины позвоните в родильный дом, куда вы направляетесь, и коротко сообщите следующую информацию:
Ваш срок беременности, наличие обильных кровянистых выделений, предполагаемое время доезда.
3. К боли присоединяются прозрачные водянистые выделения.
Скорее всего, речь идет об отхождении околоплодных вод. Отхождение околоплодных вод в самом начале родовой деятельности называется ранним, и случается довольно часто. В большинстве случаев ребенок в данной ситуации не страдает, т.к. обычно изливаются не все околоплодные воды, а так называемые «передние» воды, расположенные перед предлежащей частью малыша (головка, тазовый конец, ножки). «Задние» воды могут оставаться в положенном им месте.
Спокойно приезжайте в выбранный вами родильный дом. Специалисты оценят состояние малыша, степень раскрытия шейки матки, этап вашей родовой деятельности и количество амниотической жидкости, оставшееся в плодном пузыре. Если малыш и мама не страдают, чувствуют себя комфортно, в половых путях матери нет признаков инфекции, роды будут идти своим чередом.
В случае диагностирования каких-либо осложнений, в интересах здоровья матери и ребенка роды могут быть ускорены, отсрочены или завершены путем операции кесарева сечения.
Боль в лобковой области
Чаще всего резкая боль в области лобка появляется в момент вставания с кровати, при ходьбе или смене положения тела. Ощущения напоминают пронзительные покалывания, некоторые женщины характеризуют их как «удар током». В последующем боль может принимать постоянный ноющий характер.
Характерно усиление болевых ощущений при определенных движениях и переворотах тела. Вероятней всего, в данном случае речь идет о симфизите - довольно частом спутнике третьего триместра беременности.
Если опустить 16 составляющих, которые включает в себя понятие симфизит, то простыми словами, - это отек и чрезмерное растяжение хрящевой прослойки в области лонного сочленения. До наступления беременности лонное сочленение находилось в фиксированном положении.
По мере роста матки, и особенно в период максимального давления головки ребенка на кости таза, хрящевая прослойка между лонными костями таза как бы растягивается. Благодаря такому «растягиванию» объем таза женщины может увеличиться на 1-4 см.
До сих пор медики не могут прийти к единому мнению по поводу причин, которые вызывают воспаление хрящевой прослойки в области лона. Вероятнее всего, симфизит возникает в следствие гормональных изменений в организме будущей мамы, дефицита кальция и микротравм, возникающих в период естественного «раздвижения» тазовых костей в больших сроках беременности.
В качестве лечения беременной женщине рекомендуют прием поливитаминов и ограничение движений, вызывающих боль. Иногда помогает тепло на зону неприятных ощущений («мягкий» душ, проглаженное полотенце, небольшая пластиковая бутылочка с теплой водой).
Болит верх живота по центру в подложечной области
Ощущения от тупых и ноющих до острых и режущих, сосредотачиваются вверху и в центре живота. Ярче боль выражена натощак («голодная боль»). Иногда этот симптом говорит о проявлениях раннего токсикоза. Но если состояние прогрессирует, речь может пойти о воспалении слизистой оболочки желудка – гастрите.
Заболевание развивается в следствии следующих причин:
Неправильное питание, часто связанное с недостаточным пережевыванием пищи и привычкой быстро заглатывать еду; Длительные перерывы между приемами пищи или еда в сухомятку; Злоупотребление острой, пряной, жареной, маринованной пищей; Курение и алкоголь; Долговременный прием некоторых медицинских препаратов; Присутствие в организме бактерии Хеликобактер Пилори.
Сообщите о своих ощущениях наблюдающему врачу акушер-гинекологу, он назначит лечение, которое не причинит вред ни вам, ни малышу.
Схваткообразные боли в средней части живота и области пупка
Если к острым схваткообразным болям присоединяются расстройство стула, тошнота или даже рвота, речь может идти о серьезной кишечной инфекции. Подобные ситуации иногда сопровождаются повышением температуры тела, в некоторых случаях – значительным повышением температуры, ознобом.
При попадании возбудителя инфекции в желудочно-кишечный тракт, происходит поражение как желудка – гастрит, так и кишечника – энтерит и/или колит. Наиболее опасны сальмонеллез и дизентерия.
В любом сроке беременности такая ситуация требует срочной консультации врача, а часто и госпитализации. Жидкость, которую теряет беременная женщина в случае расстройства стула и/или рвоты, требует немедленного восполнения. При обезвоживании организма появляется серьезная угроза для жизни и матери, и плода.
Болит верх живота справа постоянно
Боль, очаг которой находится вверху и справа, скорее всего говорит о воспалении желчного пузыря – холецистите или о застое желчи (холестаз беременных).
Иногда в желчном пузыре присутствуют камни, которые затрудняют естественный отток желчи, и это также возможная причина боли в животе.
В последнем случае боль может быть очень выраженной, схваткообразной. Иногда может изменяться цвет кожи и склер (появляется желтушность), кал становиться бледным. Часто подобные боли в животе сопровождаются тошнотой и рвотой.
Заболевание прогрессирует, если будущая мама до и во время беременности:
Нерегулярно питается, переедает, вела и продолжает вести сидячий образ жизни, страдает от запоров.
Посещение врача в данном случае обязательно, поскольку заболевания печени и желчного пузыря самолечению не поддаются, а при несвоевременном лечении могут приводить к тяжелым последствиям. В зависимости от тяжести заболевания назначается то или иное медикаментозное лечение. К счастью, редко, но случается, что ситуация может быть разрешена только путем операции.
Болит справа периодически, боль связана с движениями плода
Подобные явления могут быть следствием слишком активного шевеления вашего малыша. Чаще всего пинки плода досаждают будущей маме в конце второго – начале третьего триместра беременности. Это происходит именно в тот период, когда движения ребенка наиболее интенсивны.
Чтобы облегчить неприятные симптомы иногда достаточно сменить положение тела. Таким образом, вы как бы «подвигаете» ребенка и смещаете его толчки в менее чувствительную зону.
С наибольшей вероятностью вам поможет колено-локтевая поза в течение 15-20 минут. Можно согреть живот руками, а можно попробовать «попросить» малыша быть более аккуратным.
В данной ситуации никакого специфического лечения не понадобится.
Болит живот слева и справа по бокам
Чаще всего болит в первом-втором триместрах беременности, когда идет активный рост матки. Такая боль является следствием натяжения маточных связок. Эти ощущения непостоянны, могут возникать несколько раз в день, чаще при движениях или смещении положения вашего тела.
Иногда будущей маме достаточно прилечь и немного отдохнуть, чтобы болевые ощущения сошли на нет.
Можно согреть животик руками или с помощью проглаженного полотенца. Избегайте движений, причиняющих вам дискомфорт. Подобные проявления могут появляться снова и снова, и к ним придется привыкнуть. Облегчают ситуацию регулярные занятия гимнастикой для будущих мам, йогой или аквааэробикой. Подробнее о подходящих видах спорта в статье Спорт для беременных.
Никакого дополнительного лечения не требуется.
Болит поясница при беременности
Боль в поясничной области наблюдается практически у каждой беременной женщины, причем неприятное ощущение может впервые появиться как на раннем сроке, так и после 20 недели.
Существует несколько причин почему болит поясница при беременности. Специалисты среди них выделяют такие:
Результат работы гормона релаксина.
Через несколько дней после успешного зачатия женский организм бросает все свои силы на поддержание беременности, подготовку к будущим родами грудному вскармливанию.
По этой причине начинается активная выработка релаксина, гормона, который отвечает за расслабление хрящевой ткани, связок малого таза, тазовых костей и пр.
Такой процесс – залог последующей подвижности костей материнского таза, а это в свою очередь обеспечивает беспрепятственное появление малыша на свет после продвижения через родовые пути. У будущей мама уровень релаксина превышает норму в 10 раз.
Несмотря на то, что в период беременности расхождение тазовых костей явление абсолютно нормальное, деформация скелета, хоть и небольшая, вызывает боль в поясничной области.
Увеличение веса.
Значительная прибавка в весе, которая в период беременности практически всегда неизбежна, оказывает дополнительную нагрузку на мышцы спины. Болевые ощущения в пояснице по этой причине – проявление слабости мышц спины.
Сейчас им приходится «нести увеличенный вес» и находиться в постоянном напряжении. Ситуация усугубляется, если до беременности женщина не занималась спортом, или страдала от искривления позвоночника (сколиоза).
Остеохондроз.
Если боль в спине вызвана снижением эластичности межпозвоночных дисков, вероятнее всего, женщина была знакома проявлениями болезни еще до наступления беременности и уже знает какие именно действия или медицинские назначения вызывали облегчение.
НО, очень важно, что в период вынашивания ребенка нельзя принимать противовоспалительные и болеутоляющие препараты. Тоже самое касается и использования кремов и мазей. Назначать любые лекарственные препараты в данной ситуации может только врач.
Пиелонефрит беременных.
О том, что работа почек желает лучшего женщина может узнать по характерным болям в нижней части спины, причем в зависимости от того, какая почка воспалилась, та сторона и болит.
Иногда пиелонефрит распространяется на обе почки, тогда боль охватывает всю поясницу. Довольно часто к этому симптому прибавляется учащенное мочеиспускание, помутнение мочи, головная боль. Если боль в пояснице дополняется повышением температуры и ростом артериального давления, нужно срочно вызывать карету скорой помощи и ехать в роддом.
Воспаление седалищного нерва.
Некоторые будущие мамы жалуются на то, что периодически у них возникает резкая боль в пояснице, которая простреливает в одну или обе ноги. Беременным женщинам, которые столкнулись с такой проблемой можно только посочувствовать.
К сожалению, избавиться подобного недуга в период беременности практически невозможно, а по ее истечении, седалищный нерв чаще всего приходит в норму сам собой. В ситуациях, когда женщина не в состоянии справиться с болью, рекомендуется консультация невролога.
Общее увеличение нагрузки на мышцы спины.
В данном случае речь идет о том, что кроме увеличенного веса к нагрузке на мышцы спины добавляется и то, что в женском теле меняется центр тяжести. В частности, появляется «утиная походка».
Живот растет и грудь тоже, нести такой груз довольно сложно, поэтому будущая мама рефлекторно прогибает спину вовнутрь. Так она старается и сидеть и ходить. Но если во время того, как беременная сидит мышцы спины расслабляются, то в процессе ходьбы они напряжены до предела.
Чаще всего боль в пояснице, вызванная общим увеличением нагрузки на мышцы спины, проявляется на более поздних сроках.
Хронические заболевания.
Нужно сказать, что если у женщины до беременности были смещения, растяжения, трещины или переломы, они могут напомнить о себе в период беременности.
Это связано с тем, что организм испытывает практически двойную нагрузку, и все что было ослабленным страдает в большей степени.
Угроза прерывания беременности.
В третьем триместре беременности организм женщины готовится к предстоящим родам с еще большим рвением, чем ранее. Появляются бессистемные схватки, которые принято называть тренировочными (Брекстона Хигса). Схватка представляет собой сжатие матки на несколько секунд, иногда к таким схваткам присоединяются и несильные потягивания в пояснице.
Если такое явление спарадическое, не нарастает и не становится более болезненным, волноваться не стоит.
Но если вы замечаете, что схватки становятся периодичными, а тянущая боль в пояснице, схожая с той, что возникает в период менструации, крепнет, срочно сообщите об этом своему врачу. Сейчас важно избежать преждевременных родов и сохранить беременность, особенно если до установленного срока родов еще уйма времени.
Будущей маме необходимо оставить все дела и прилечь, возможно со снижением физической активности боль утихнет, но консультация врача в данной ситуации крайне необходима.
Начало родовой деятельности.
Тянущая боль в пояснице на сроке, близкому завершению беременности, может быть ничем иным, как одним из признаков начала родов. Боль начинается от поясницы и локализуются в области крестца.
Если к подобным ощущениям присоединяются периодические спазмы матки – это лишь говорит о том, что встреча с малышом состоится совсем скоро. Готовьтесь к поездке в роддом и набирайтесь сил и терпения.
Как облегчить боль в поянице?
В первую очередь нужно обеспечить себе чередование полноценного отдыха с гармоничной физической нагрузкой.
Естественно, что начать физическую подготовку необходимо еще на этапе планирования беременности. Самую сбалансированную нагрузку для беременных могут обеспечить плавание, аквааэробика и йога.
Эти занятия укрепляют мышечный тонус, расслабляют позвоночник и не требуют резких движений или излишнего напряжения мышц. Женщина двигается плавно, в собственном темпе и не рискует получить травму.
Конечно проводить его в стандартной позе, лежа на животе, нельзя, да и вряд ли получится. Но ритмичные поглаживания, постукивания и небольшое давление в болезненных местах вызывает временное облегчение.
К сожалению добиться долговременного облегчения боли в пояснице при помощи одного лишь массажа не удастся. Поскольку эта боль не очаговая, а связана с общими изменениями в организме женщины.
Будущей маме нужно уделить особое внимание поверхности на которой она спит.
Продавленный матрас и неудобная подушка не позволяют позвоночнику и шейному отделу расслабляться, тем самым усугубляя боль. Поэтому в период беременности спать нужно на ортопедической подушке и ровной поверхности.
В идеале приобрести специальную подушку для беременных, которая позволяет женщине укладываться спать максимально комфортно, невзирая на округлившийся живот.
Если работа беременной связана с продолжительным нахождением в одной позе, например, сидя за столом, или стоя, делать перерыв необходимо каждые пол часа.
Не ленитесь вставать, если вы сидели и прохаживаться по офису или улице. Если же работать приходится стоя, не стесняйтесь на несколько минут присесть, положив ноги на возвышение, а еще лучше – прилечь.
Безусловно, в современных условиях подобная фривольность может показаться невозможной. На самом деле здесь, как и во многих других моментах, главное – желание, поэтому, дерзайте!
На сроке 5 месяцев и более можно начинать носить бандаж.
Это нехитрое устройство поддерживает большой живот, тем самым снижая нагрузку на мышцы спины. Безусловно, в каждом конкретном случае использование бандажа рекомендует врач.
Специалисты также советуют будущим мамам по-чаще принимать коленно-локтевую позицию.
В этот момент живот провисает, как в гамаке, и мышцы спины расслабляются полностью. Кроме того такая поза способствует очищению почек, и улучшает пищеварение, поскольку внутренние органы перестают испытывать давление матки.
Болит голова при беременности
Жалобы на периодическую головную боль довольно распространены в период беременности. И у появления боли в голове будущей мамы есть свои причины.Хроническая усталость
Чаще всего головная боль происходит именно по этой причине. К общему недомоганию, которое испытывает беременная женщина, можно добавить и бессонницу, и чрезмерное волнение на работе, стресс, переутомление, чувство повышенной ответственности, и раздражительность и нервозность. Все вышеперечисленные моменты заставляют будущую маму испытывать постоянное нервное напряжение, и это не может не сказаться на ее здоровье. Отсюда и головная боль.
Психологическая составляющая
В период беременности женщину могут посещать весьма печальные мысли и умозаключения насчет собственной непривлекательности, появления лишнего веса и целлюлита, проявления пигментных пятен, растяжек и других «несовершенств». По этой причине у беременной основательно портится настроение и если «грусть-тоска» съедают будущую маму продолжительное время, к общей печали прибавляется и головная боль.
Проблемы с сосудами
Речь идет о том, что общие изменения в организме беременной женщины, касаются абсолютно всех органов и систем, в том числе и сердечно-сосудистой. Поскольку при беременности объем крови значительно увеличивается, растет и венозное давление, которое и вызывает неприятные ощущения в голове.
Гормональные изменения
Гормональная буря, которая начинается в организме беременной буквально с первых недель после зачатия, оказывает воздействие и на нервную систему будущей мамы. Отсюда чрезмерная плаксивость и раздражительность, а соответственно и головная боль.
Сильное напряжение мышц шеи
Если говорить упрощенно, то из-за постоянного напряжения шейного отдела позвоночника, нарушается кровоток в сосудах, и мозг недополучает достаточное количество кислорода. Боль вызванная этой причиной может развиться у тех будущих мам, которые вынуждены длительно сидеть или стоять, в неудобной позе, например, постоянно наклоняя голову (работа за компьютером, продавец ювелирных украшений с витрины, архитектор, и пр.).
Пониженное давление
Чаще всего головная боль по этой причине возникает в самом начале беременности, когда женщина испытывает общую слабость, сонливость, головокружение.
Повышенное давление
Пожалуй, одна из самых опасных причин появления головной боли в период беременности. Чаще всего повышение давления происходит в 3, а иногда во 2 триместрах. Это говорит о том, что у беременной женщины может развиваться гестационая гипертензия (гестоз), а следом и эклампсия - эти явления крайне опасны, как для матери, так и для плода.
Это пожалуй одна из наиболее мучительных, в плане своих проявлений, головная боль. Во-первых, мигрень длится довольно продолжительный период времени. Во-вторых, боль в голове всегда односторонняя, может быть жгущей и нарастающей по мере увеличения однообразной физической активности.
Диагностировать это заболевание может только врач, он делает вывод о появлении мигрени, если приступы головной боли дали о себе знать не менее 5 раз, и длились от 4 до 72 часов.
Нужно сказать, что мигрень, довольно распространенное заболевание, и ее активность именно в период беременности не удивляет. Дело в том, что женщины по своей природе, в большей степени подвержены мигреням, нежели мужчины. А пик возникновения мигрени приходится именно на активный детородный возраст.
Поэтому, если мигрень впервые дала о себе знать лишь с наступлением беременности, это может говорить лишь о том, что она бы все равно появилась и вне периода вынашивания плода.
Несмотря на то, что мигрень основательно портит нервы и общее состояние беременной, никакого негативного влияния на плод и течение беременности она не оказывает.
Иногда, головная боль является проявлением серьезных болезней, например, нарушением свертываемости крови, опухолей мозга, поражения центральной нервной системы, инфекциях и даже СПИДе. НО, такие ситуации чаще всего никак не связаны с беременностью и случаются крайне редко, поэтому вероятно, боль в голове будущей мамы - либо следствие ее переутомления, физического или морального, либо проявление мигрени или остеохондроза.
Лечение головной боли при беременности
Если причина боли в голове, не имеет под собой серьезных причин, есть только один способ от нее избавиться - отдыхать, отдыхать и еще раз отдыхать.
Обязательно проанализируйте свое состояние и определите, когда именно и после чего возникает головная боль.
Возможно вы удивитесь, но бывает так, что катализатором боли в голове становится одна и та же ситуация, либо одна и та же персона.
Существует несколько простых способов снизить проявления головной боли при беременности:
Беременной женщине нужно чаще быть на открытом воздухе, подолгу гулять, много спать (не менее 8 часов в сутки), избегать стрессовых ситуаций и общения с людьми, на которых будущая мама вынуждена тратить свои силы и нервы. Безусловно, есть масса причин по которым женщине довольно трудно это сделать, но тут, как говорится, придется выбирать. Либо терпеть боль и продолжать пребывать в состоянии «на грани», либо, подумать о том, что ребенок тоже страдает и изменить свой жизненный уклад.В качестве самых простых способов бороться с головной болью, могу стать обычные компрессы, как теплые, так и холодные, которые можно периодически прикладывать ко лбу, шее или вискам.Отличным помощником в борьбе с головной болью считается дыхательная гимнастика и медитация. Полное расслабление организма, которое наступает в результате подобных упражнений оказывает благотворное влияние на общее состояние женщины, в том числе на ее психическое здоровье.Если боль является следствием остеохондроза, в качестве избавления, можно рекомендовать массаж шеи. Причем, делать его можно самостоятельно, либо, прибегнув к помощи партнера. Но самым лучшим выходом может стать поход к профессиональному массажисту или мануалисту. Желательно, чтобы массажист как следует проработал так называемые проблемные зоны шейного и плечевого отделов, а также мышцы спины. Но, выбор этого специалиста должен быть очень тщательным, поскольку он обязательно должен иметь опыт работы с беременными женщинами.
При частом появлении головной боли нужно обязательно рассказать об этом своему врачу. Доктор уточнит следующие моменты:
Страдала ли женщина от головной боли до беременности? какого рода боль досаждает ей сейчас (пульсирующая, давящая, спазмирующая и пр)? при каких обстоятельствах «стартует» головная боль? в какое время суток случаются приступы боли? как часто и с какой интенсивностью проявляется головная боль?
Медикаментозное лечение головной боли «в чистом виде» может быть назначено будущей маме только после подробной диагностики, и исключения серьезных заболеваний.
Никогда не занимайтесь самолечением головной боли. Потому что в период беременности принимать привычные препараты, снимающие спазмы нельзя! Единственным лекарством, допустимым к приему будущей мамы является парацетомол, и то, в четко обозначенной дозировке, превышать которую нельзя ни в коем случае.
Все остальные лекарства, которые принято назначать для лечения боли в голове, в том числе мигрени, направлены на сужение сосудов, несущих кровь к внутренним органам. При беременности действие этих препаратов распространяется и на сосуды, которые обеспечивают кровоток в матке и плаценте, а их сужение крайне нежелательно для плода.
Нужно сказать, что к большому облегчению будущих мам, головная боль чаще всего проходит к началу второго триместра.
Болит грудь при беременности
На болевые ощущения в груди будущая мама может жаловаться еще до того момента, как узнает о своем интересном положении. Причина почему болит грудь при беременности - под воздействием гормонов в молочных железах начинаются процессы, которые готовят ее к будущему кормлению ребенка. И это совершенно нормально.
Как правило, на боль в груди при описании неприятных спутников беременности, жалуется большинство женщин, но не все. Болевые ощущения могут проявляться как по отдельности, так и все сразу, они могут иметь разную интенсивность или не давать о себе знать вовсе.
Чаще всего беременные жалуются на следующие проявления:
Ощущение тяжести. Грудь как будто набухает и тяжелеет, привычное белье становится тесным, с непривычки «нести» потяжелевшую грудь становится некомфортно. Это связано с тем, что организм «запасается» жировым слоем. Также в это время формируются дополнительные молочные доли. Женское тело как бы доразвивается, для того чтобы качественно выполнить свою главную функцию – деторождение. Покалывание, жжение, пульсация в груди – все это результат изменений, которые происходят в молочных железах в период беременности.Зуд груди. Таким образом дает о себе знать перерастяжение кожи. Набухание сосков. Они увеличиваются в диаметре, становятся рыхлыми и мясистыми. Вокруг появляются небольшие узелки.Потемнение околососковых кружков. Соски приобретают коричневатый оттенок.Повышенная чувствительность груди и сосков. Беременные жалуются на жжение или покалывание. Некоторые женщины с трудом переносят ласки мужа в области груди, или говорят о том, что им неприятно носить привычную одежду, поскольку прикасание к соскам причиняет сильный дискомфорт.Появление синих венозных линий на молочных железах, которые просвещаются через кожу. Объяснение такого явления кроется в увеличении общего объема крови, который происходит в организме каждой беременной.Появление молозива. Белые или полупрозрачные выделения из сосков ничто иное, как прообраз будущего грудного молока. Но его наблюдают далеко не все беременные женщины. Тот факт, есть молозиво или нет, никак не сказывается на успешности грудного вскармливания.Спать на животе, который еще не успел увеличиться на раннем сроке, становится невозможно, потому что болит грудь. И это действительно так. В данной ситуации единственное спасение – сон на боку. К сожалению, с такой позой для сна придется смириться, потому что она сохранится до окончания беременности.
Обычно, повышенная чувствительность отступает после 12 недели беременности, но иногда прикосновения к груди вызывают у женщины неприятные ощущения до окончания беременности. Увеличение, тяжесть молочных желез, пигментация сосков и венозная «паутинка» останутся до тех пор, пока грудное вскармливание не прекратится.
Как уменьшить боль в груди?
В первую очередь решите проблему с тяжестью в груди.
Скорее всего неприятные ощущения связаны с тем, что женщина все еще носит привычный «добеременный» размер бюстгальтера. Даже, если грудь визуально увеличилась незначительно, стоит либо отрегулировать, а именно ослабить бретели и застежки в старом бюстгальтере, либо сменить белье на новое (на 1-2 размера больше).
Правильнее всего остановить свой выбор на бюстгальтере, который будет сидеть в объеме достаточно плотно, и не давить на кожу или молочные железы. В этом смысле лучше покупатьбелье без «косточек», но с широкой застежкой и бретелями.
Если до беременности женщина предпочитала не носить бюстгальтер, по причине небольшого размера груди, настало время приобрести этот ранее «ненужный» предмет.
Под тяжестью молочных желез, а они обязательно увеличатся, есть риск растяжения кожи груди и образования растяжек (стрий). И помните, что размер груди никак не отражается на качестве грудного вскармливания.
Иногда достаточно сменить белье с точки зрения выбора ткани.
Дело в том, что неприятные ощущения в груди может вызывать прикасание сосков к кружевам или внутренним швам. Это не значит, что вам нужно носить какое-то безобразное белье, лишенное сексуальной привлекательности для партнера.
Нет, беременность должна быть эстетичной, поэтому приобретите новый гладкий бюстгальтер без декорирующих вставок, либо подкладывайте в старый специальные прокладки для груди. Они сделаны из мягких материалов и снижают «трение» сосков.
Можно попробовать не снимать бюстгальтер даже ночью, чтобы чувствительные соски не контактировали с поверхностью простыни или одеяла.Если кожа груди чешется и зудит, значит пора начинать использовать специальные средства для беременных от растяжек груди.
Эти крема, а также косметические масла действуют на кожу успокаивающе, увлажняют ее и способствуют сохранению эластичности. К сожалению, избежать появление растяжек удается далеко не всем будущим мамам.
Растяжки (стрии), в большей степени, результат генетически заложенной предрасположенности, а не того, какое количество крема или масел вы использовали. Тем не менее, своевременное применение специальной косметики – отличная профилактика будущих растяжек.
Что касается ласк партнера, которые могут доставлять дискомфорт.
Возможно, ситуация исправится, если ваш мужчина изменит характер поглаживаний, и будет трогать грудь не пальцами, нежно перебирая ими по коже, а всей внутренней стороной ладони.
Чаще всего женщины жалуются на то, что им больно от точечных, нежных поглаживаний, а вот легкий охват сразу большой поверхности уже гораздо приятнее.
Безусловно, если женщине неприятно в принципе, придется на какое-то время полностью отказаться от ласк груди, стимуляции сосков пальцами или губами.Если имеет место подтекание молозива, обязательно запаситесь теми же прокладками для груди.
Купить их можно в любой аптеке и многих магазинах, торгующих гигиеническими средствами и косметикой. Они спасут ваше белье от жирных пятен, и защитят грудь от натирания. Менять подобные вкладыши нужно регулярно, по мере их загрязнения.
Дело в том, что молозиво – это кисломолочная среда, а значит в ней могут размножаться микроорганизмы, а это может привести к развитию инфекции. Обязательно омывайте грудь водой, чтобы смыть остатки молозива, но не увлекайтесь гелями для душа или мылом, они пересушивают кожу.
Очень полезно «выгуливать» грудь на свежем воздухе, а именно какое-то время давать своему телу возможность остаться без одежды.
Сделать это можно дома, в квартире на балконе или на даче. Лучше всего лечь или сесть в кресло откинувшись на спину, чтобы грудь не провисала под собственным весом. Свежий воздух благотворно влияет на кожу и общее состояние будущей мамы.
Если в груди ощущается жжение или покалывание, можно делать прохладные, но не холодные компрессы.
Достаточно просто приложить мокрую ткань или полотенце к груди и слегка протереть ее.
Можно предложить в качестве облегчения контрастный душ, когда на молочные железы поочередно направляются струи прохладной и теплой (не горячей) воды. Также снять неприятные ощущения помогает теплая ванна.Советы о том, что грудь надо «тренировать», регулярно массируя соски грубым полотенцем лишены смысла.
Во-первых потому, что это неприятно, а во-вторых, как бы вы не «тренировали» грудь и не готовили ее к грудному вскармливанию, она все равно какое-то время после родов будет болеть. И это не зависит от того, как сильно и с какой периодичностью женщина терзала грудь до родов.
В данном вопросе нужно положиться на матушку-природу, научиться правильно прикладывать малыша к груди и немного потерпеть. После того, как грудное вскармливание полностью наладится, а это произойдет через 1,5-3 месяца после рождения ребенка, все болевые ощущения исчезнут.
На самом деле груди нужна тренировка, но не та, о которой речь шла выше, а самая обычная физическая.
Это значит, что в комплекс упражнений для беременных включаются и те физические нагрузки, которые способствуют укреплению мышц и связок груди. Регулярные занятия снижают риск провисания груди, а также обеспечивают качественный отток лимфы от молочных желез.
Как видите беременность и ощущения, которые ее сопровождают могут быть не всегда приятными. Но что это по сравнению с трепетаниями младенца, его первой улыбкой, смехом и всей последующей счастливой жизнью?
Если вы находитесь в состоянии беременности, вы должны на зубок знать все симптомы, которые могут ее сопровождать. Это необходимо для того, чтобы иметь возможность вовремя распознать природу боли в животе и предпринять необходимые меры.
Физиологические причины болей
Принято считать, что если болит живот при беременности - это серьезный повод для беспокойства, связанный с угрозой для будущего ребенка. Смеем вас успокоить, болевые ощущения в животе в период ожидания малыша - не всегда указывают на патологию плода или обострение заболевания.
Незначительные тянущие боли могут сопровождать вас в течение всей беременности, и это совсем не значит, что с вами или вашим малышом что-то не так. Причиной болей в животе может стать банальная физиология.
Растяжение мышц, которые удерживают матку
При первой беременности боли в мышцах тазового дна, которые удерживают органы таза и непосредственно матку, будут вас терзать начиная со второго триместра и до родов. Локализовываться они могут слева или же справа внизу живота и над лобком. Но если такие боли беспокоят вас на ранних сроках - стоит насторожиться.
Растяжение круглых маточных связок
Вместе с мышцами растягиваться приходится и связкам, из-за чего вы можете периодически ощущать кратковременную, но острую или колющую боль. Особенно сильно она ощущается при резких движениях или после интенсивных физических нагрузок.
Растяжение связок вызывает боль слева или справа внизу паха, или полностью охватывает низ живота.
Метеоризм
Гормональные скачки замедляют работу кишечника, по причине чего может появиться чрезмерное газообразование. При такой проблеме периодически вы будете ощущать тянущую или резкую боль в области кишечника.
Запоры
К запорам приводит замедленное пищеварение, а также давление от ежедневно растущей матки. Боль внизу живота при запорах может возникать не только во время выполнения дневной работы, но и непосредственно при опорожнении.
Расхождение костей лонного сочленения (симфиз)
Расхождение костей - естественный процесс подготовки тела беременной женщины к рождению ребенка. Если кости таза будут оставаться в том же положении, что и до беременности, плод попросту не сможет протиснуться в него или же родится с травмами.
Поэтому с приближением 40-вой недели вы можете чувствовать дискомфорт в области лобка или внизу матки. Но учтите, что если неприятные ощущения перерастут в нестерпимую боль - игнорировать их не стоит.

Тренировочные (ложные) схватки
Слабые по интенсивности сокращения мышц живота вы можете ощущать уже во втором триместре, как только ваш живот начнет понемногу увеличиваться. Такое явление является нормой для беременности и совсем не значит, что у вас скоро начнутся преждевременные роды.
Но учитывайте, что ложные схватки должны возникать периодично и длиться всего несколько секунд. Если же они повторяются чаще 6 раз в течение 1 часа, вызывают боль или проявляются на ранних сроках - следует обратиться в больницу.
Боли от толчков ребенка
В промежутке от 16 до 24 недели вы сможете почувствовать первые движения своего малыша в животе (при первой беременности это произойдет позже). Чем больше будет становиться ваш ребенок, тем сильнее удары он будет наносить по животу, а поэтому некоторые его толчки могут быть достаточно болезненными.
Оргазм
Боли или кратковременные сокращения внизу живота или паха могут беспокоить вас во время или после оргазма. Если такие симптомы остаются непродолжительными и не повторяются через некоторое время после секса - причин для переживаний нет.
Родовые схватки
Как только ваше тело и малыш подготовятся к родам, у вас начнут возникать тренировочные схватки (обычно это происходит после 37 недели вынашивания). Как правило, они вызывают ощутимую боль, интенсивность которой будет возрастать с каждым часом.
Если вы наблюдаете у себя такой симптом - немедленно отправляйтесь в роддом. Скоро вы станете мамой!
Когда причина болей - заболевание или патология?
Хотя болезненные ощущения - это норма при беременности, вы все равно должны относиться к ним настороженно. Если незначительный дискомфорт начинает сменять постоянная и сильная боль - это может быть сигналом патологии.
Угроза выкидыша
В начале беременности абсолютно все женщины подвержены высокой угрозе выкидыша, которым согласно статистике заканчивается от 10 до 20% подтвержденных беременностей (80% из них - в первые месяцы вынашивания ребенка).
Выкидыш - это прерывание беременности, которое осуществляется самопроизвольно до срока в 20 недель. Если беременность прекращается позже - это уже будет считаться преждевременными родами.
Почему происходит выкидыш? Чаще всего из-за того, что плодное яйцо у женщины формируется с аномалиями, несовместимыми с жизнью.
При угрозе выкидыша вы можете наблюдать:
- наличие скудных или обильных кровяных выделений,
- периодические боли, как перед месячными.
Отслойка плаценты
В норме такой процесс должен происходить только после того, как малыш покинет полость матки. Но в некоторых случаях отслойка плаценты начинается еще при беременности, тем самым повышая угрозу для жизни малыша.
Риск развития такой патологии увеличивается при многоплодных беременностях, а также при наличии у будущей мамы сложных заболеваний, связанных с артериальным давлением, или гестационного диабета.
Не оставляйте без внимания следующие симптомы, которые может вызывать отслойка:
- Периодические боли в одной части живота.
- Незначительные кровянистые выделения.
- Резкая слабость и головокружение.
- Потливость.
- Снижение температуры.
- Появление болезненного выпячивания на животе.
 Иногда проблемы с плацентой могут развиваться без каких-либо симптомов, а определить их можно лишь при ультразвуковом обследовании. Поэтому крайне важно выполнять регулярные визиты к акушеру-гинекологу.
Иногда проблемы с плацентой могут развиваться без каких-либо симптомов, а определить их можно лишь при ультразвуковом обследовании. Поэтому крайне важно выполнять регулярные визиты к акушеру-гинекологу.
Внематочная беременность
Особенностью такой беременности является то, что после зачатия плодное яйцо не перемещается в матку, а застревает в фаллопиевой трубе.
Поскольку эта часть женской репродуктивной системы не подходит для развития плода, у вас могут возникнуть:
- болевые ощущения с одной стороны живота,
- резкое повышение температуры,
- дискомфорт во время ходьбы.
При подозрении внематочной беременности немедленно обращайтесь к медикам. Такое состояние может иметь даже летальные последствия.
Отравление или кишечная инфекция
Если болит желудок, а не матка - есть вероятность, что вы отравились или подхватили инфекцию. Кроме боли вы можете ощущать головокружение и тошноту, у вас может появиться тяжелая диарея и жар.
Справляться с такой проблемой дома не стоит, поскольку боли в животе во время беременности, спровоцированные отравлением, могут иметь негативные последствия для плода.
Хронический гастрит
Если у вас есть хронический гастрит, во время беременности он может обостриться. В первом триместре беременности это будет происходить из-за изменений уровня гормонов, а на втором и третьем - из-за увеличения матки.
Если у вас болит желудок, и вы страдаете от гастрита - поговорите о проблеме со своим акушером-гинекологом. Он назначит вам безопасные препараты для устранения симптомов.

Цистит
Это воспаление мочевого пузыря, которое может проявляться как:
- частые позывы к мочеиспусканию;
- боль при посещении туалета;
- болезненность зоны над лобком;
- появление мутной, кровянистой или слизистой мочи.
В ходе воспалительного процесса у беременной может повышаться температура, что способно негативно отразиться на здоровье ребенка (особенно на начальных этапах беременности). Поэтому лечение важно проводить только под присмотром врачей.
Холецистит
Опять же речь идет о воспалительном процессе, только в этот раз он локализуется в желчном пузыре. Проявляется заболевание в виде тупой или резкой боли в правом боку.
Иногда холецистит может сопровождаться тошнотой, ощущением горького привкуса во рту и даже желтухой. Обостряется после употребления жирной или острой пищи и требует медикаментозного лечения.
Панкреатит
Увеличение нагрузки на женский организм при беременности может стать причиной панкреатита - воспаления поджелудочной железы. Учтите, что осложнения заболевания нередко провоцируют выкидыши или преждевременные роды.
Чтобы распознать болезнь, запомните следующие симптомы:
- Регулярные сбои в работе пищеварительного тракта, в том числе метеоризм и тошнота.
- Болевые приступы с локализацией в верхней части живота и постепенно переходящие в спину.
- Обостренные аллергические реакции.
Панкреатит должен лечиться только с участием врача.

В каких случаях нужно срочно обращаться к врачу?
Вы беременны, у вас побаливает живот, и вы не знаете что делать: оставаться дома или направляться в больницу? Если есть хоть доля сомнений в нормальности своего состояния - обязательно звоните в «скорую». Лучше сделать несколько ложных звонков, нежели совсем оставить проблему без внимания.
Максимально оперативно следует обратиться к врачам при:
- «Окаменении» живота.
- Изменении цвета мочи.
- Кровотечении.
- Необычных вагинальных выделениях.
- Ознобе.
- Повышении артериального давления.
- Повышении температуры.
- Рвоте.
- Сильных болях, которые напоминают схватки.
Будьте внимательны к своему состоянию. Если у вас просто болит низ живота, и боль является практически неощутимой - тревожиться не стоит. Но если, помимо этого, вы наблюдаете у себя хотя бы один из перечисленных выше симптомов - обращайтесь к врачам как можно скорее!